
白斑は皮膚の一部の色が抜けて、白い斑点ができる病気です。
皮膚の色が抜けてしまう病気は様々ありますが、そのうち約6割を占めるのが「尋常性白斑(じんじょうせいはくはん)」です。小学生~30代頃までの発症が多くみられますが、高齢になってからの発症もあります。日本では昔から「白なまず」といった俗称でも知られており、推定患者数は約15万人です。世界的にみても人種差はあるものの、全人類の約0.5~1%が罹患している、決して珍しい病気ではありません。
白斑を発症しても主な症状はありませんが、まだらに色が抜けてしまい、見た目に大きく関わることから、多くの患者さんが悩まれています。
札幌で白斑の治療をお考えなら、100件以上の実績がある平岡皮膚科スキン
ケアクリニックまでご相談ください。
ご予約は こちら から。
白斑は、顔・手足の指・手首・足首・肘・膝・陰部・肛門など全身のあらゆる部位に発生しますが、「痛み」や「かゆみ」といった症状は現れません。初期症状では、1cmほどの小さい白斑が数個できる程度で、皮膚の色がまだらに薄くなり、次第に「白いシミ」のようになって気づくことが多いです。皮膚の色が濃い人ほど白斑が目立ち、白斑のところから生える毛は白くなります。また、白斑部分は日焼けしやすくなるので、紫外線対策が必要となります。
白斑が限定された一か所のみにできるタイプです。白斑の初期症状として現れたまま、広がらないケースです。
左右片側の神経の通り道に沿って、急激に広がっていくタイプです。30代以下の若い人の発症が多いです。
尋常性白斑の根本原因は、今のところ明らかになっていません。
しかし、これまでの研究から「自己免疫疾患」のひとつとして、免疫がメラノサイト(色素細胞)を攻撃することで、皮膚のメラノサイトが減少・消失して発症すると考えられています。
なお、白斑患者さんでは他の自己免疫疾患と合併するケースがよくあり、中でも「甲状腺疾患(バセドウ病や橋本病など)」の合併が多くみられます。
また、自己免疫説以外にも、神経伝達物質が分節型白斑の発症に影響を与えているとする説、ストレスによって発生する活性酸素が色素細胞に影響を与えているとする説など諸説ありますが、詳しくは分かっていません。
尋常性白斑は、医師による問診・視診などから診断可能です。
なお、甲状腺機能異常、糖尿病、貧血、自己免疫疾患などを合併するケースが数%みられるため、合併が疑われる場合には血液検査を行います。
尋常性白斑以外にも白斑が現れる病気は様々あるため、当院ではしっかり丁寧に診察して、適切な治療に繋げています。白斑治療の第一選択となるお薬で、ステロイドには炎症を抑える作用があります。初期段階や症状が軽い場合には、塗り薬のみで色素再生が期待できます。重篤な副作用はありませんが、長期間同じ部分に塗り続けると、皮膚が薄くなったり毛細血管が拡張したりする副作用がみられることがあるので、症状が落ち着いたら使用を中止します。
タクロリムスは免疫抑制作用のあるお薬です。診療ガイドラインの中でも推奨度Bとして薦められています。健康保険の適用外(自費治療)となりますが、近年、顔や首の白斑に効果的とする報告があります。
活性型ビタミンD3には、メラニンの生合成を促進する作用があります。ビタミンD3単剤では効果が弱いため、通常、光線療法と併用します。健康保険の適用外(自費治療)となります。
光線治療は「紫外線療法」とも呼ばれ、古くから尋常性白斑治療の主力として行われており、健康保険での治療が可能です。現在、光線治療として「ナローバンドUVB療法」「エキシマライト」「PUVA」の3つの治療法が主流となっており、白斑の種類や範囲に応じて選択します。
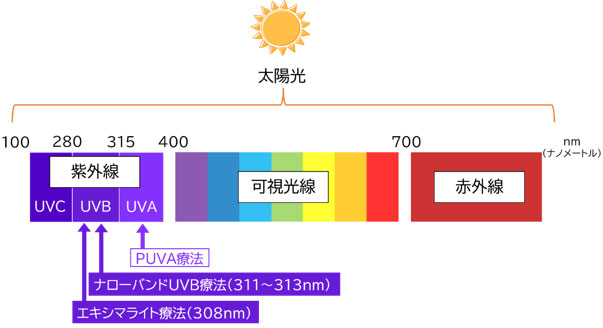
太陽から届く光には、紫外線以外にも可視光線、赤外線などが含まれています。
また、紫外線には波長の長さによって、「UVA」「UVB」「UVC*1」の3種類に分かれています。
*1(参考)UVC:紫外線の中で最も危険な短波長(254nm)です。細胞DNAを破壊することが知られていますが、地球を覆っているオゾン層に遮られており、通常私たちの暮らす地表までは届きません。
一般的に約15~20回の照射後から治療効果が現れ始め、本格的治療には、さらに数十回の照射が必要となります。従来の照射器と比べて、近年の照射器では発がん性リスクが抑えられた仕様となっています。これまでの研究結果によると、光線療法による「がん」の発生は非常に少ないと報告されていますが、治療の特性上「ゼロ」ではないため、予防的照射は好ましくなく、外用療法と組み合わせて治療していきます。
【治療時間】1回あたり5分程度
【治療回数】効果の出始めは10~20回必要
【治療間隔】週1回~2回
※白斑範囲、種類などによって、治療詳細は個人差あり
【起こり得る主な副作用】軽いやけど(ヒリヒリ・ほてり感)、色素沈着など
主に全身に白斑が現れる「汎発型」の方に適応となる治療法で、白斑に対する光線療法の中で第一選択とされます。
ナローバンドUVB療法は、紫外線のうちUVB(中波長紫外線)の中でも311~313nm(ナノメートル)の幅の狭い波長(ナローバンド)のみを照射することで、色素再生が期待できます。
限られた狭い範囲の紫外線を照射するので、紫外線による副作用を最小限に抑えられます。また、光感受性薬剤の塗布・内服といった治療前準備が不要なので、簡単に治療が行えます。
光線療法の中でも新しい治療法となります。エキシマライト療法は、紫外線のうち308nmのUVBを病変部だけに限定して、強い強度で照射する治療法です。特に顔面、頚部(首)、体幹は、四肢(手足)よりも治療に反応しやすい傾向があります。健康保険での治療が可能です。欧米での調査研究によると、エキシマライト療法を行った15~50%で75%以上の色素新生が認められたと報告されています*2。
また、ナローバンドUVB療法と比べて、約100倍のエネルギー出力があるので、照射回数が少なく済み、治療効果も早く実感することが期待できます。病変部のみに照射できるので正常な皮膚への影響を回避できる一方で、広範囲の照射が難しいというデメリットもあります。
「光化学療法」とも呼ばれ、白斑治療として長い歴史があります。PUVA療法では、紫外線の中でも「UVA(長波長紫外線)」の波長を利用します。ただし、治療前に光感受性薬剤の塗布・内服が必要です。また、光感受性薬剤を塗った部位に日光が当たると、やけどすることがあるため、日光に当たらないように配慮しましょう。
なお、長期間照射による将来の発がん性リスクなどの副作用や再発率は、ナローバンドUVB療法と比べてやや高いとする報告があります。
外用療法や光線療法を行っても効果が得られず、より積極的な治療をご希望される場合には「皮膚移植術」があります。
※当院では行っていないため、基幹病院などをご紹介させていただきます。
色素脱失している白斑部分は、日光に当たると、光線過敏症(日光アレルギー)を引き起こして、かゆみを伴う発疹、水ぶくれ、赤みのある湿疹などが現れる可能性があります。
そのため、洋服で白斑部分を隠したり日焼け止めを塗ったりして、日光から保護するようにしましょう。汎発型(非分節型)白斑では、沈静期・増悪期を繰り返しながら徐々に進行していく傾向があります。増悪期では、ケブネル現象(健常皮膚に摩擦・日光などの刺激を加えると、同じ病変が生じる現象)を起こすことがあります。手背部(しゅはいぶ:手の甲)や腰背~下腹部などの皮膚には強い摩擦を加えないよう、顔や身体を洗うときは優しく洗い、ベルトや下着で締め付けないようにしましょう。
外用療法や光線療法を行っても、白斑部分と正常皮膚の色の差が気になってしまう場合には、「カモフラージュメイク療法(カバーメイク)」があります。
白斑部分に白斑専用のファンデーション(市販品)などを塗ることで、正常皮膚との色の差を整えます。カモフラージュメイク療法は尋常性白斑に対する直接的な治療効果はありませんが、QOL(生活の質)を改善することが可能です。ただし、健康保険の適用はありません。
いいえ。照射中は少し温かい感じがするだけで、通常痛みはありません。
白斑が徐々に広がったり、数が増えたりすることがあります。
見た目上の問題が大きくなることがあり、心理的なストレスやQOL(生活の質)の低下につながることもあります。